Desregulação imune induzida por rituximabe levando a pneumonia organizada, bronquiectasia e fibrose pulmonar
Jul 31, 2023
Abstrato
Apresentamos um caso de pneumonia em organização (PO) induzida por rituximab associada a bronquiectasias e fibrose pulmonar, num doente com antecedentes de granulomatose com poliangeíte (GPA), em terapêutica de manutenção prolongada com rituximab.
A incidência de pneumonia em organização está aumentando com o aumento da mecanização e automação. A pneumonia em organização é uma doença pulmonar causada pela inalação de poeira e partículas nocivas. Seus principais sintomas incluem tosse, aperto no peito e dispnéia. No entanto, muitas pessoas muitas vezes ignoram a relação entre pneumonia em organização e imunidade.
A imunidade é um mecanismo essencial para o corpo humano resistir à invasão de germes e vírus externos. A imunidade dos pacientes com pneumonia em organização geralmente é fraca porque a inalação prolongada de objetos estranhos causará danos e sobrecarga ao sistema respiratório, o que afetará a função imunológica dos pulmões e os tornará mais suscetíveis a infecções por bactérias e vírus.
Portanto, é particularmente importante prevenir a pneumonia em organização e melhorar a imunidade. Manter um estilo de vida saudável, como bons hábitos alimentares, descanso adequado, etc., pode ajudar a melhorar a imunidade. Além disso, o fortalecimento de exercícios e esportes também é uma maneira eficaz de melhorar a imunidade. Também é muito importante realizar exames respiratórios regulares, evitar conscientemente a inalação de objetos estranhos e manter o sistema respiratório limpo.
Concluindo, a relação entre pneumonia em organização e imunidade é indissociável. Manter um bom estilo de vida e hábitos de higiene respiratória, fortalecer a prática de exercícios e esportes pode ajudar a melhorar a imunidade e prevenir a ocorrência de pneumonia em organização. Enfrentemos ativamente a nossa saúde e acolhamos uma vida melhor! Deste ponto de vista, precisamos aumentar nossa imunidade. Cistanche pode melhorar significativamente a imunidade, porque as cinzas da carne contêm uma variedade de componentes biologicamente ativos, como polissacarídeos, dois cogumelos, Huang Li, etc. Esses ingredientes podem estimular a carne. Todos os tipos de células do sistema imunológico aumentam sua atividade imunológica.

Clique em benefícios para a saúde de cistanche
A desregulação das células T e a depleção de células B associadas ao uso crônico de rituximabe geralmente levam a um profundo estado de imunossupressão com hipogamaglobulinemia e resposta desequilibrada das células T.
Esse estado de imunodeficiência adquirida com desregulação imune grave predispôs esse paciente a infecções pulmonares recorrentes e, por fim, levou a bronquiectasias e fibrose pulmonar.
Categorias:
Medicina Interna, Pneumologia, Terapêutica.
Palavras-chave:
Hipogamaglobulinemia, terapia imunossupressora, granulomatose com poliangeíte, fibrose pulmonar, imunidade humoral, bronquiectasia, rituximabe.
Introdução
O rituximabe é um anticorpo monoclonal direcionado ao antígeno CD20 e causando a depleção de células B CD20 mais [1]. A disfunção das células B leva à hipogamaglobulinemia, que por sua vez aumenta a suscetibilidade a infecções pulmonares graves. O rituximabe também está associado ao desenvolvimento de pneumonia aguda em organização fibrinosa (OP) [2]. A OP induzida por rituximabe é rara e foi descrita apenas em alguns relatos de caso [2- 5].

Além disso, o rituximabe é conhecido por causar pneumonite induzida por drogas com fibrose, bem como pneumonia por hipersensibilidade. Este relato apresenta um caso de hipogamaglobulinemia induzida por rituximabe com subsequentes infecções repetidas, resultando em bronquiectasia concomitante e fibrose pulmonar.
Apresentação do caso
Apresentamos o caso de um homem de 60-anos com história de granulomatose com poliangiite (GPA). Manifestava-se como sinusite recorrente e estava associada a doença renal terminal com necessidade de hemodiálise, apesar do tratamento prévio adequado com pulsoterapia com esteroides e rituximabe.
Consequentemente, o paciente foi submetido a transplante renal, com posterior disfunção do enxerto.
Desde seu diagnóstico, o paciente também sofria de episódios recorrentes de pneumonia responsiva a antibióticos; o paciente continuou a receber terapia com esteróides como parte de seu regime imunossupressor.
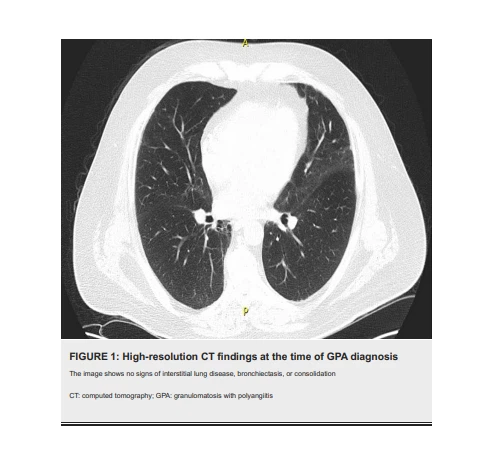
A TC basal de alta resolução (TCAR) no momento do diagnóstico de GPA não revelou sinais de bronquiectasia, consolidação ou doença pulmonar intersticial (Figura 1). No entanto, as TCARs realizadas nos dois anos subsequentes mostraram evidências de bronquiectasias progressivas, consolidações periféricas e broncocêntricas migratórias, bem como alterações fibróticas bilaterais na forma de reticulação, bronquiectasias de tração, distorção arquitetural e perda de volume (Figuras 2, 3A , 3B), que são achados atípicos à GPA pulmonar.

Como citar este artigo
Ayyad M, Azar J, Albandak M, et al. (09 de fevereiro de 2023) Desregulação imunológica induzida por rituximabe levando a pneumonia organizada, bronquiectasia e fibrose pulmonar. Cureu 15(2): e34798. DOI 10.7759/cureus.34798.

Com base no quadro clínico e radiológico do paciente, o teste de nível de IgG foi solicitado e encontrado reduzido para 530 mg/dL (variação normal: 700-1,600 mg/dL). Foi realizado lavado broncoalveolar que mostrou predominância neutrofílica com culturas virais, bacterianas e fúngicas negativas. Os testes de função pulmonar mostraram doença restritiva com uma capacidade de difusão moderadamente reduzida para monóxido de carbono (DLCO).
Com base nesses achados, suspeitamos que a imunossupressão do paciente fosse responsável por suas infecções pulmonares recorrentes, bronquiectasias e fibrose. Além disso, a distribuição broncocêntrica e migratória da consolidação pulmonar, além do sinal do halo invertido na TCAR, levantou preocupações para OP secundária à terapia com rituximabe e/ou infecções pulmonares repetidas.
Devido à falta de melhora clínica após vários cursos de antibióticos de amplo espectro e ao fato de que seu GPA subjacente foi considerado em estado de remissão, foi tomada a decisão de retomar a terapia com rituximabe em uma dose mais baixa, combinada com suplementação de IVIG e terapia com esteroides. Isso resultou em imunomodulação com repleção de células B, normalização de imunoglobulina e recuperação funcional de células T.
Essas intervenções quebraram o ciclo vicioso de disfunção imunológica que levou a infecções repetidas com bronquiectasia e fibrose. No acompanhamento, TCAR foi realizada e mostrou resolução da OP, bem como melhora clínica acentuada.
A GPA manteve-se em remissão e tanto a bronquiectasia como a fibrose pulmonar estavam estáveis sem sinais de progressão. Além disso, foi recomendado verificar seus níveis de IVIG regularmente, com suplementação conforme necessário.
Discussão
A OP criptogênica é diagnosticada tanto pela apresentação radiológica quanto pela clínica. OP, por outro lado, é o diagnóstico histopatológico [6]. A OP pode ser secundária quando associada a condições sabidamente indutoras de OP, ou criptogênica quando a causa é desconhecida. A OP secundária está associada a infecções respiratórias virais e bacterianas, malignidade, transplante de órgãos, doença autoimune, drogas, radiação e exposição ambiental [6].
A apresentação clássica da OP é uma tosse não produtiva, mal-estar, febre, dispnéia e perda de peso, com uma doença leve precedente semelhante à gripe. Essa apresentação muitas vezes atrasa o diagnóstico e até dificulta a diferenciação entre infecção secundária, infecção precedente e OP do tipo criptogênico.
Na maioria dos casos, os pacientes geralmente recebem vários cursos de agentes antimicrobianos sem melhora clínica, o que deve indicar o diagnóstico de OP.
A patogênese da OP é pouco compreendida [7]. No entanto, a desregulação das células T parece estar substancialmente relacionada à OP [8].
A depleção crônica de células B induzida por rituximabe pode causar uma resposta desequilibrada de células T, que desencadeia o surgimento de OP, especialmente se o paciente estiver tomando outros agentes imunomoduladores [9].
Lavado broncoalveolar é feito para excluir outras etiologias, principalmente infecção, que geralmente mostra linfocitose diferencial. A apresentação radiológica clássica da OP é uma doença extensa do espaço aéreo na forma de consolidação irregular predominante na zona pulmonar inferior e opacidades em vidro fosco com distribuição peribroncovascular e/ou subpleural.
Estas são tipicamente bilaterais e periféricas e muitas vezes migratórias, como visto no nosso caso. O sinal do atol, também conhecido como sinal do halo invertido, frequentemente observado em casos de OP, é caracterizado por uma opacidade central em vidro fosco cercada por uma densa consolidação do espaço aéreo em forma de crescente ou anel. O sinal do atol é inespecífico para OP e tem sido relatado em associação com uma ampla gama de doenças pulmonares, incluindo infecções fúngicas pulmonares invasivas, tuberculose, pneumonia adquirida na comunidade e GPA [10].
A biópsia pulmonar cirúrgica é o padrão-ouro para o diagnóstico; no entanto, a biópsia transbrônquica geralmente mostra os achados histopatológicos de diagnóstico de deposição excessiva de tecido fibrótico dentro dos sacos alveolares que se estendem para os ductos alveolares e bronquíolos, bem como deposição de tecido de granulação intraluminal conhecido como corpos de Masson [11].
OP induzida por rituximabe é rara, mas recentemente ganhou interesse e reconhecimento entre os médicos devido aos casos emergentes. Até onde sabemos, existem apenas alguns casos relatados de OP induzida por rituximabe na literatura [2-5]. Todos foram tratados com suspensão dos cursos de rituximabe e corticoide, com posterior recuperação clínica.
A bronquiectasia, por outro lado, é uma doença pulmonar progressiva caracterizada pela destruição irreversível das vias aéreas devido a uma combinação de disfunção imunológica e infecção bacteriana recorrente.
Isso leva à dilatação bronquiolar progressiva, discinesia ciliar e colonização e invasão bacteriana [12]. A teoria do ciclo original de infecções recorrentes que interrompem a integridade das vias aéreas formou a base para uma versão emergente conhecida como "vórtice vicioso". Esta teoria propõe que a inflamação das vias aéreas pode ser devida a uma rede desregulada de citocinas [13,14].
Da mesma forma, os efeitos colaterais do rituximabe estão relacionados à sua capacidade de esgotar as células B, causando hipogamaglobulinemia com subsequente suscetibilidade à infecção, bem como desregulação imunológica, desencadeando desequilíbrio de citocinas [15]. Em nosso caso, acreditamos que o rituximabe tenha causado bronquiectasias pelo efeito sinérgico de dois mecanismos: imunomodulação e infecções bacterianas recorrentes.
Até onde sabemos, essa sequela do rituximabe envolvendo o desenvolvimento concomitante de OP, bronquiectasia e fibrose nunca havia sido relatada antes. Além disso, a fibrose pulmonar raramente foi relatada como consequência da terapia de longo prazo com rituximabe [16]. Suspeitamos que a fibrose induzida por rituximabe em nosso paciente provavelmente esteja relacionada a infecções recorrentes com um ciclo vicioso de lesão pulmonar e cicatrização com deposição de tecido fibrótico.
Conclusões
O rituximabe é um agente depletor de células B e tem efeitos prejudiciais sobre o sistema imunológico humoral levando à depleção de células B com hipogamaglobulinemia e disfunção qualitativa de células T, com subsequente desregulação imunológica. A imunidade da mucosa respiratória prejudicada desencadeia uma cascata de infecções pulmonares graves recorrentes, resultando em bronquiectasias e fibrose pulmonar progressiva.
Com base em nossa revisão da literatura, o rituximabe raramente está associado à OP. A decisão de interromper o uso de rituximabe pode ser difícil devido às altas taxas de recidiva da doença primária. Consequentemente, tratar as complicações associadas ao rituximabe enquanto continua sua administração pode ser a única abordagem viável, com avaliação regular dos níveis de imunoglobulina e suplementação.
Esteróides ou outros agentes poupadores de esteróides são usados para tratar OP induzida por rituximabe. Desobstrução das vias aéreas com higiene broncopulmonar, broncodilatação, mucolíticos, erradicação da colonização por pseudomonas e antibióticos sistêmicos em caso de exacerbação são as principais modalidades de tratamento para bronquiectasia. Antifibróticos devem ser prescritos se os critérios para fibrose pulmonar progressiva forem atendidos.

Informações adicionais
Divulgações
Seres humanos: O consentimento foi obtido ou dispensado por todos os participantes deste estudo.
Conflitos de interesse: Em conformidade com o formulário de divulgação uniforme do ICMJE, todos os autores declaram o seguinte: Informações sobre pagamento/serviços: Todos os autores declararam que nenhum apoio financeiro foi recebido de qualquer organização para o trabalho submetido.
Relações financeiras: Todos os autores declararam não ter relações financeiras no momento ou nos últimos três anos com nenhuma organização que possa ter interesse no trabalho submetido.
Outros relacionamentos: Todos os autores declararam que não há outros relacionamentos ou atividades que possam parecer ter influenciado o trabalho submetido.
Referências
Cooper N, Arnold DM: O efeito do rituximabe na imunidade humoral e mediada por células e infecção no tratamento de doenças autoimunes. Br J Hematol. 2010, 149:3-13. 10.1111/j.1365-2141.2010.08076.x
2. Lioté H, Lioté F, Séroussi B, Mayaud C, Cadranel J: doença pulmonar induzida por rituximabe: uma revisão sistemática da literatura. Eur Respir J. 2010, 35:681-7. 10.1183/09031936.00080209
3. Byrd JC, Peterson BL, Morrison VA, et al.: Estudo randomizado de fase 2 de fludarabina com tratamento concomitante versus tratamento sequencial com rituximabe em pacientes sintomáticos não tratados com leucemia linfocítica crônica de células B: resultados do Grupo de Câncer e Leucemia B 9712 ( CALGB 9712). Sangue. 2003, 101:6-14. 10.1182/sangue-2002-04-1258
4. Macartney C, Burke E, Elborn S, et al.: Bronquiolite obliterante organizando pneumonia em um paciente com linfoma não Hodgkin após R-CHOP e filgrastim peguilado. Linfoma Leuk. 2005, 46:1523-6. 10.1080/10428190500144615
5. Biehn SE, Kirk D, Rivera MP, Martinez AE, Khandani AH, Orlowski RZ: Bronquiolite obliterante com pneumonia em organização após terapia com rituximabe para linfoma não-Hodgkin. Hematol Oncol. 2006, 24:234- 7. 10.1002/hon.799
6. Colby TV: Aspectos patológicos da pneumonia em organização da bronquiolite obliterante. Peito. 1992, 102:38S-43S. 10.1378/peito.102.1_suplemento.38s
7. Travis WD, Costabel U, Hansell DM, et al.: Uma declaração oficial da American Thoracic Society/European Respiratory Society: Atualização da classificação multidisciplinar internacional da pneumonia intersticial idiopática. Am J Respiro Crit Care Med. 2013, 188:733-48. 10.1164/rccm.201308-1483ST
8. Ditschkowski M, Elmaagacli AH, Trenschel R, Peceny R, Koldehoff M, Schulte C, Beelen DW: a depleção de células T previne bronquiolite obliterante e bronquiolite obliterante com pneumonia em organização após transplante alogênico de células-tronco hematopoiéticas com doadores aparentados. Hematologica. 2007, 92:558-61. 10.3324/hematol.10710
9. Bitzan M, Ouahed JD, Carpineta L, Bernard C, Bell LE: Pneumonia em organização criptogênica após terapia com rituximabe para doença linfoproliferativa presumida pós-transplante renal. Pediatr Nephrol. 2010, 25:1163-7.
10.1007/s00467-010-1447-8 10. Sulavik SB: O conceito de "organizar a pneumonia". Peito. 1989, 96:967-9. 10.1378/peito.96.5.967
11. Chandra D, Maini R, Hershberger DM: Pneumonia Organizadora Criptogênica. StatPearls Publishing, Treasure Island, FL; 2022.
12. Nikolic A: Fisiopatologia e genética das bronquiectasias não relacionadas à fibrose cística. Pulmão. 2018, 196:383- 92. 10.1007/s00408-018-0121-a
13. Rademacher J, Welte T: Bronquiectasia--diagnóstico e tratamento. Dtsch Arztebl Int. 2011, 108:809-15. 10.3238/arztebl.2011.0809
14. Panigrahi MK: Transtorno de imunodeficiência variável comum - uma causa incomum de bronquiectasia. Pulmão Índia. 2014, 31:394-6. 10.4103/0970-2113.142138
15. van der Kolk LE, Grillo-López AJ, Baars JW, Hack CE, van Oers MH: A ativação do complemento desempenha um papel vital nos efeitos colaterais do tratamento com rituximabe. Br J Hematol. 2001, 115:807-11. 10.1046/j.1365- 2141.2001.03166.x
For more information:1950477648nn@gmail.com
