Plataformas de vacinas à base de ácido nucleico contra a doença do coronavírus 19 (COVID‑19)
Aug 11, 2023
Abstrato
A pandemia da doença coronavírus 2019 (COVID-19) infectou 673.010.496 pacientes e causou a morte de 6.854.959 casos em todo o mundo até hoje. Enormes esforços foram feitos para desenvolver plataformas de vacinas contra a COVID-19 fundamentalmente diferentes. As vacinas à base de ácido nucleico que consistem em vacinas de mRNA e DNA (vacinas de terceira geração) têm sido promissoras em termos de produção rápida e conveniente e de provocação eficiente de respostas imunológicas contra a COVID-19. Vários baseados em DNA (ZyCoV-D, INO-4800, AG0302-COVID19 e GX-19N) e baseados em mRNA (BNT162b2, mRNA-1273 e ARCoV) plataformas de vacinas aprovadas têm sido utilizadas para a prevenção da COVID-19. As vacinas de mRNA estão na vanguarda de todas as plataformas de prevenção-19 da COVID. No entanto, estas vacinas têm menor estabilidade, enquanto as vacinas de ADN são necessárias com doses mais elevadas para estimular as respostas imunitárias. A administração intracelular de vacinas à base de ácido nucleico e seus eventos adversos necessitam de mais pesquisas. Considerando o ressurgimento das variantes preocupantes da COVID-19, a reavaliação da vacina e o desenvolvimento de vacinas polivalentes, ou estratégias pan-coronavírus, são essenciais para uma prevenção eficaz da infecção.

Benefícios do suplemento cistanche – como fortalecer o sistema imunológico
Clique aqui para ver os produtos Cistanche Enhance Immunity
【Peça mais】 E-mail:cindy.xue@wecistanche.com / Whats App: 0086 18599088692 / Wechat: 18599088692
Palavras-chave
Doença por coronavírus 19 · Vacinas à base de ácido nucleico · Imunidade · Proteção
Fundo
No final de 2019, um novo beta coronavírus surgiu em Wuhan, na China, e espalhou-se rapidamente pelo mundo. A doença Coronavírus 2019 (COVID-19) tem um alto potencial de pandemia devido à sua alta taxa contagiosa com alta mortalidade globalmente (Sharma et al. 2020; Su et al. 2020; Wibawa 2021). Portanto, são necessários esforços substanciais para desenvolver vacinas ou terapias eficazes contra a doença (Su et al. 2020). Os sintomas da doença COVID-19 variam, incluindo sintomas leves do tipo fu, pneumonia, síndrome do desconforto respiratório agudo (SDRA) e desfecho fatal. Pacientes com câncer, diabetes, doenças cardiovasculares, idosos e até mesmo indivíduos geneticamente predispostos correm o maior risco de gravidade da COVID-19 (Sharma et al. 2020; Su et al. 2020; Wibawa 2021; Vakil et al. 2022). De acordo com as recomendações da Organização Mundial da Saúde (OMS), o uso de máscaras, o uso de medicamentos antivirais, o distanciamento social e a adesão aos procedimentos de vacinação são comportamentos cruciais para controlar a pandemia de COVID-19 em todo o mundo (Sharma et al. 2020). O esforço científico para o desenvolvimento de vacinas eficientes contra patógenos invasivos remonta há muitos anos (Deb et al. 2020; Zhang et al. 2020; Wibawa 2021). Estas plataformas de vacinas também foram concebidas contra bactérias patogénicas (Farhani et al. 2019; Jafari e Mahmoodi 2021). A este respeito, o desenvolvimento de uma vacina eficiente, protetora e segura é considerado uma abordagem preventiva fundamental para impedir a propagação do coronavírus 2 da síndrome respiratória aguda grave (SARS-CoV-2) (Moore e Klasse 2020). Portanto, diferentes empresas farmacêuticas e equipes de pesquisa em todo o mundo competiram para apresentar uma vacina segura e eficiente contra a COVID-19 para uso na comunidade internacional. Esses esforços desenvolveram outras plataformas de vacinas para entrar em ensaios pré-clínicos e clínicos e algumas delas foram aprovadas (Chen et al. 2021), incluindo vacinas tradicionais, como vacinas vivas ou inativadas, de subunidades e à base de ácido nucleico como vacinas de próxima geração. (Moore e Klasse 2020). Com base nas evidências científicas, as vacinas vivas atenuadas estimulam as respostas imunes inatas, celulares e humorais, induzindo receptores Toll-like (TLRs) com imunidade de longo prazo e podem desenvolver hipersensibilidade. A principal desvantagem destas vacinas são as dispendiosas avaliações de segurança e eficácia. As vacinas virais inactivadas provocam fracamente respostas imunitárias celulares, o que atenua a sua eficácia. Em abril de 2020, uma vacina inativada contra COVID-19 foi fabricada pela Sinovac e pelo Instituto de Produtos Biológicos de Wuhan (Sinopharm) (Moore e Klasse 2020; Su et al. 2020). As vacinas de subunidades são seguras, com alguns defeitos, incluindo baixa imunogenicidade, necessidade de reforço ou adjuvante e alto custo (Koirala et al. 2020; Su et al. 2020). As vacinas à base de ácido nucleico foram desenvolvidas com base em informações de sequência. Eles incluem sequências de DNA ou mRNA de antígenos que estimulam fortemente as respostas imunes celulares e humorais em várias doses. Devido às suas vantagens, como a produção rápida e as primeiras vacinas contra COVID-19 em ensaios clínicos, uma vantagem notável das vacinas baseadas em DNA é a sua estabilidade em várias condições de armazenamento (Silveira et al. 2020; van Riel e de Com 2020). As vacinas baseadas em RNA receberam mais atenção de empresas farmacêuticas como Pfizer/Biotech e Moderna. Em contraste com as vacinas de DNA, elas estimulam a resposta imune humoral eficaz como ligantes de TLR sem adjuvante, e sua sequência é modificada para impedir a degradação do mRNA (Moore e Klasse 2020; van Riel e de Wit 2020; Soiza et al. 2021). Esta revisão teve como objetivo avaliar os desenvolvimentos recentes em vacinas à base de ácido nucleico, incluindo vacinas de mRNA e DNA contra a COVID-19.
Texto principal
Mecanismo molecular de infecção por coronavírus e resposta imunológica

sistema imunológico que aumenta a planta cistanche
O genoma COVID-19 é um RNA de fita simples positivo que codifica quatro proteínas estruturais principais que consistem em envelope (E), espícula (S), membrana (M) e nucleocapsídeo (N) (Stadler e Rappuoli 2005), conforme representado na Fig. O SARS-CoV humano engloba a glicoproteína spike (S) como parte do envelope. A incorporação do vírus nas células hospedeiras é realizada pela proteína spike, que consiste nas subunidades S1 e S2. Eles desempenham um papel essencial na ligação aos receptores da célula hospedeira conhecidos como Enzima Conversora de Angiotensina II (ACE2) para o início da infecção (Fig. 1b). A região central do domínio S1 que se liga à ACE2 com alta afinidade é um domínio de ligação ao receptor (RBD). A este respeito, a interação entre o RBD e o ACE2 é necessária para o início da infecção em células humanas (He et al. 2020). Além disso, o truncamento da proteína S é essencial para a entrada viral nas células hospedeiras; após a ligação da região RBD à ACE2, uma protease hospedeira conhecida como TM protease serina 2 (TMPRSS2) cliva a proteína S nos domínios S1 e S2, o que leva à fusão do domínio S2 com a célula hospedeira (Huang et al. 2020). Embora fortes respostas imunológicas sejam eficazes contra COVID-19, hipersensibilidade e tempestade de citocinas (principalmente interleucina-6-, IL-1b, GM-CSF-, interferon- / IFN -, fator de necrose / Respostas orientadas por TNF -, IL-10-, IL-2- e IL- 7-) devem ser proibidas (Chowdhury et al. 2020). Após a ligação viral (interação pico-ACE2) e entrada nas células respiratórias, macrófagos alveolares fagocíticos e células dendríticas (DCs) apresentam antígenos virais às células T e ativam T CD4+(célula T auxiliar) e T CD{{37 }}(célula T citotóxica). Posteriormente, citocinas pró-inflamatórias como IL6, IL12, TNF e IFN, etc., são liberadas para enfrentar o vírus. No entanto, altos níveis de produção de citocinas que levam à tempestade de citocinas causam danos aos pulmões (Hosseini et al. 2020). De acordo com evidências científicas, as células T auxiliares são necessárias para a eliminação da infecção viral, indução de células B para produzir anticorpos e estimulação de células T citotóxicas (Sharma et al. 2020). Alvos antigénicos da COVID-19 No desenvolvimento de uma vacina segura e protetora contra um organismo patogénico, é essencial identificar os melhores alvos imunogénicos (Lu et al. 2020b). A adoção de potenciais alvos antigênicos é fundamental para provocar epítopos de células T e B para induzir adequadamente a imunidade celular e humoral (Rueckert e Guzmán 2012). A proteína S viral interage com as células hospedeiras através do domínio RBD como um ligante essencial. O domínio RBD pode induzir a produção de anticorpos neutralizantes e a resposta imune de células T contra COVID-19. Além disso, a imunogenicidade da proteína S é confirmada (Pushparajah et al. 2021). A proteína N possui uma sequência pequena e altamente conservada em comparação com outras proteínas virais. A proteína N é altamente expressa durante a infecção por vírus, com uma resposta imune humoral associada significativa contra COVID-19 entre os pacientes. Além disso, com respostas celulares contra a proteína N, pode ser considerado um antígeno candidato adequado no desenho de vacinas (Dutta et al. 2020). Além disso, a proteína M e a proteína E estimulam os epítopos 4+T CD (Wang et al. 2005; Abdelmageed et al. 2020; Dong et al. 2020). A obtenção de fortes respostas imunes contra a proteína S é determinante e necessária (Buchholz et al. 2004). A proteína S inclui os epítopos de células T e B mais imunogênicos, conhecidos como alvos preferidos no desenvolvimento de vacinas contra COVID-19. Foi aplicado em todas as vacinas de plataforma de mRNA desenvolvidas, como as vacinas Pfizer/BioNtech e Moderna.

Figura 1 a A estrutura do vírion SARS-CoV-2; as principais proteínas de superfície do vírus COVID-19 incluem a glicoproteína Spike (S), as proteínas Membran (M) e Envelope (E). A proteína S é a principal vacina e alvo terapêutico que interage com o receptor da enzima conversora de angiotensina II (ACE2) para o início da infecção. b Domínios da proteína spike; a proteína S inclui S1 (NTD ou domínio não traduzido e RBD ou domínio de ligação ao receptor) e subunidades S2
História de medicamentos à base de ácido nucleico
Os oligonucleotídeos foram incluídos em ensaios clínicos há mais de 30 anos. A história do uso de abordagens terapêuticas baseadas em ácidos nucleicos data de 1977, quando Paterson et al. usaram ácidos nucléicos para sintonizar a expressão gênica (Paterson et al. 1977). Atualmente, eles têm recebido mais consideração. Os medicamentos à base de ácido nucleico são divididos em diferentes categorias, incluindo formas antisense, ribozimas, mRNA e vacinas baseadas em DNA (Sharma et al. 2014). Um oligodesoxinucleotídeo sintético inibiu a replicação do vírus do sarcoma de Rous (RSV), que era complementar ao mRNA do RSV e era conhecido como antisense (Zamecnik e Stephenson 1978). O primeiro antisense foi introduzido na clínica contra o citomegalovírus (CMV) (Mulamba et al. 1998). RNA interferente pequeno (siRNA) possui potencial para inibir a expressão gênica e, pela primeira vez, foi relatado em 1998. Outro grupo de pequenos RNAs não codificantes inclui microRNAs (miRNAs) que possuem um papel indispensável na regulação da expressão gênica, com funções semelhantes às do siRNA e potencial terapêutico (Usman e Blatt 2000; Sharma et al. 2014). Como mencionado, a classe ribozima de moléculas de RNA atua como enzimas que têm como alvo a transcrição. As ribozimas entraram em ensaios clínicos contra o câncer e algumas infecções virais, como o vírus da imunodeficiência humana (HIV) (Usman e Blatt 2000; Abera et al. 2012). Além das vacinas baseadas em mRNA e DNA, elas são classificadas em medicamentos à base de ácido nucleico introduzidos em 1990 e receberam mais atenção no desenvolvimento de vacinas para combater a COVID-19 (Le et al. 2020; Zhang et al. .2020). As principais vantagens destes grupos de vacinas incluem a sua rápida produção e elevada especificidade contra os antígenos alvo correspondentes (Le et al. 2020).

cistanche tubulosa – melhora o sistema imunológico
Vacinas baseadas em mRNA
A entrega inicial de moléculas de mRNA nas células hospedeiras incluiu a transfecção de mRNA em células de fibroblastos usando um lipídio catiônico (Park et al. 2021). As vacinas de mRNA incluem mRNA de antígenos de patógenos que produzem proteínas antigênicas pelas células humanas. Várias vantagens das vacinas de mRNA incluem um processo de produção simples, imunidade eficiente e protetora, manipulação e industrialização convenientes e flexibilidade para responder às variantes-19 da COVID (Kaufman et al. 2016; Fang et al. 2022). Algumas abordagens, como a adição de sequências 5'-cap e Kozak, são aplicadas usando sequências 3'-poli-A e modificação de nucleosídeos de mRNA (Borah et al. 2021). As vacinas de mRNA são traduzidas no citosol do hospedeiro. Portanto, não há risco de inserção de genomas hospedeiros, o que é conhecido como sua principal vantagem. A este respeito, as vacinas baseadas em mRNA receberam recentemente mais atenção como uma abordagem preventiva segura contra o cancro e doenças infecciosas (Kaur e Gupta 2020). O principal mecanismo de ação das vacinas de mRNA foi representado na Fig.
Vacinas baseadas em DNA
As vacinas de DNA compreendem vários genes que codificam peptídeos antigênicos virais expressos por vetores plasmídicos e transmitidos às células via eletroporação (EP). Em comparação com outras plataformas de vacinas, as vacinas de DNA propõem uma plataforma flexível e rápida para o desenvolvimento de vacinas, tornando-se uma tecnologia fascinante para combater epidemias em desenvolvimento como a COVID-19. Além disso, a produção do antígeno da vacina de DNA ocorre nas células-alvo, o que auxilia na recapitulação da conformação natural do antígeno viral e na modificação pós-tradução. A principal desvantagem das vacinas de DNA é a sua imunogenicidade restrita. Por isso, é importante considerar estratégias como o adjuvante ou o uso de um regime de prime-reforço que possa aumentar o potencial da vacina de DNA. Além disso, a integração do ácido nucleico no DNA do hospedeiro é outra preocupação de biossegurança, resultando em oncogênese e mutagênese (Rauch et al. 2018). Embora, de acordo com estudos anteriores, o risco de inserção da vacina de DNA seja insignificante, a OMS e a FDA recomendam a implementação da segurança da vacina de DNA para integração (Wang et al. 2004; Schalk et al. 2006). As vacinas de DNA transferem os genes do coronavírus para as células humanas. O princípio da vacinação depende da entrega do DNA no núcleo da célula, de modo que a transcrição do antígeno seja iniciada e seguida por uma tradução. As vacinas de DNA comumente utilizam plasmídeos como vetores. Com base na via de administração da vacina, são abordados tanto os miócitos como os queratinócitos. Contudo, as células apresentadoras de antigénio próximas do local da injecção também podem ser transfectadas directamente utilizando vacinas de ADN. Nesses casos, o processo de iniciação cruzada representa antígenos usando ambas as moléculas do complexo principal de histocompatibilidade (MHC-I/II) (Hobernik e Bros 2018). Os antígenos gerados são liberados por meio de corpos apoptóticos ou exossomos que resultam no seu reconhecimento pelas células apresentadoras de antígenos, que por sua vez provocam respostas imunes celulares e humorais. Diversas estratégias de entrega são utilizadas para produzir uma forte resposta imunológica (Donnelly et al. 2005; Li e Petrovsky 2016; Strizova et al. 2021). Com relação à regulação imunológica durante a infecção por COVID-19, foi revelado que pacientes em risco de derrame pericárdico com prognóstico incorreto indicam células T CD3+CD8+ elevadas e CD diminuída{{ 18}}Células HLA-DR e T reguladoras (Treg) (Duerr et al. 2020). Estes resultados demonstram que a infecção grave ocorre devido a uma resposta imunitária desequilibrada que agrava as condições da doença (Tay et al. 2020). O progresso da vacina-19 COVID teve como objetivo desenvolver uma resposta imunológica eficaz e apropriada (incluindo ambos os braços) sem progredir para tal desequilíbrio (Hobernik e Bros 2018). Embora os ensaios clínicos em humanos com vacinas de ADN tenham desencadeado respostas globais, estas respostas são frequentemente inadequadas para provocar benefícios clínicos aceitáveis. Além disso, componentes básicos do DNA plasmídico, por exemplo, sequências CpG não metiladas, podem causar ativação de respostas imunes inatas, aumentando as respostas imunes adaptativas contra os antígenos expressos. Assim, as vacinas de DNA são mais aplicáveis na medicina veterinária (Coban et al. 2013; Silveira et al. 2017; Hobernik e Bros 2018). Devido a esta desvantagem, algumas linhas de pesquisa concentram-se na otimização e entrega de vacinas de DNA, incluindo otimização de códons, design de promotores, adjuvantes moleculares, aplicação de EP, vacinação de reforço inicial ou métodos "ômicos" para design avançado de vacinas (Li et al. 2012; Silveira et al. 2020). A Figura 3 ilustra os principais estágios dos mecanismos da vacina de DNA em respostas imunes eficazes.

Fig. 2 Formulação de vacina de mRNA, administração e mecanismos de provocação imunológica: uma formulação de mRNA com uma nanopartícula lipídica (LNP) mantém e aumenta a estabilidade da sequência. b Uma solução salina da vacina mRNA-LNP é administrada por via intramuscular. c O mRNA contendo LNP é transfectado nas células apresentadoras de antígeno (APCs) através de endocitose. O mRNA é liberado no citoplasma e traduzido em proteínas virais, depois são lisados pelo proteassoma e se ligam ao complexo principal de histocompatibilidade I (MHC-I) na superfície do retículo endoplasmático e apresentados às células T citotóxicas (Tc).
O potencial das vacinas baseadas em mRNA e DNA
Uma estrutura de vacina em nível de mRNA contém elementos para remediar a estabilidade e a expressão proteica, incluindo 3′ UTR, sequência de codificação, 5′UTR, 5′ cap e cauda poli (A) (Liu 2019). Os elementos 5 'e 3' UTR que flanqueiam a sequência codificadora derivada de genes virais ou eucarióticos aumentam a estabilidade estrutural e melhoram a tradução do mRNA, que são fatores essenciais para vacinas (Ross e Sullivan 1985; Holtkamp et al. 2006). Para uma tradução eficiente de proteínas a partir do mRNA, é necessária uma estrutura 5 'cap (Martin et al. 1975; Ross e Sullivan 1985). A cauda poli (A) do mRNA também tem um papel regulador na estabilidade e tradução do mRNA (Holtkamp et al. 2006). Além disso, o uso de códons tem um papel vital na tradução de proteínas. Nesse sentido, para aumentar a tradução de proteínas do mRNA, códons raros são substituídos por códons sinônimos usados que possuem tRNA cognato abundante no citosol (Stepinski et al. 2001). Outra abordagem para otimização de sequência é o enriquecimento do conteúdo G:C. Vários métodos desenvolveram candidatas a vacinas de DNA eficientes e seguras nos últimos anos. Numa plataforma de vacinas baseadas em ADN, são aplicados vectores plasmídicos derivados de bactérias para expressar os antigénios desejados nas células hospedeiras. Os plasmídeos bacterianos devem ser introduzidos nas células eucarióticas e translocados para o núcleo. O DNA é então transcrito e traduzido a partir de genes estranhos no núcleo e no citoplasma da célula hospedeira, respectivamente. Portanto, projetar um plasmídeo adequado com alta eficiência de transfecção e expressão proteica é essencial para se chegar a uma vacina de DNA potente (Malone et al. 1989). A sequência da região eucariótica (em plasmídeos de vacinas de DNA), a montante do gene inserido, é composta por um promotor e um sinal poli A (poliA) (AAU AAA) localizado nas extremidades 3' da sequência antigênica (Shan et al. .2011). Os promotores são elementos críticos necessários em plasmídeos de vacina de DNA para provocar altos níveis de expressão dos antígenos desejados nas células hospedeiras (Becker et al. 2008) e resultar na transcrição do mRNA do gene inserido. O promotor mais comumente utilizado em vacinas de DNA inclui o promotor do citomegalovírus humano (CMV). O sinal da sequência poliA causa estabilidade e transferência de mRNA e expressão gênica eucariótica de forma eficiente. Outro elemento crítico é uma sequência Kozak (ACCATGG) que tem um papel vital na tradução pelo ribossomo eucariótico. Além disso, é necessário adicionar uma ou duas sequências de códons de parada para evitar a tradução incorreta do gene inserido na célula hospedeira (Becker et al. 2008; Williams 2013). Comparação de plataformas de vacinas de ADN e ARNm Embora as vacinas de ADN e ARNm estejam em desenvolvimento desde a década de 1990 e o desenvolvimento recente e o licenciamento de várias vacinas veterinárias de ADN, um entusiasmo considerável voltou-se para o ARNm. Ambos precisam de esforços para aumentar a sua antigenicidade, estabilidade e eficácia através da manipulação direta do ADN plasmídico e do ARNm ou da adição de imunomoduladores ou adjuvantes e formulações e sistemas de entrega (Liu 2019). A duração da estabilidade do mRNA é inferior à do DNA plasmídico. Foi desvendado que as vacinas de DNA geram a proteína codificada rapidamente, sendo em quantidades maiores que as vacinas de mRNA devido à maior estabilidade intrínseca do DNA plasmidial. Verificou-se que o DNA plasmídico persiste no músculo por até 6 meses de forma não integrada (Ledwith et al. 2000). Embora as vacinas de DNA e mRNA devam ser um sistema de expressão para a proteína favorita, nenhuma é imunologicamente inerte. Além disso, os plasmídeos de DNA, bem como o mRNA, estimulam a imunidade inata (Campbell 2017). A tecnologia de vacina baseada em ADN e ARNm pode não ser totalmente geral. O mRNA é mais complicado que o DNA plasmídico devido aos nucleosídeos modificados e às formulações necessárias para entrega, estabilidade e à necessidade de controlar a atividade imunoestimuladora intrínseca do mRNA. No entanto, beneficia uma produção que foge à procura de cada produto celular ou animal. A promessa é que as conquistas clínicas serão viáveis depois que os desafios das vacinas de DNA plasmidial e mRNA forem resolvidos, particularmente através da aplicação de tecnologias avançadas para prevenir e tratar doenças (Liu 2019).

Fig. 3 O processo de expressão da vacina de DNA COVID-19 nas células apresentadoras de antígeno (células dendríticas ou DCs). O DNA plasmídico entra no núcleo das DC e expressa antígenos in vivo (1). Em seguida, os antígenos são apresentados às células T (receptores de células T ou TCRs) por meio de moléculas MHC-I e MHC-II. A apresentação do antígeno ocorre através das moléculas DC CD80/86 e das moléculas CD8+T CD28 juntamente com o MHC-I-TCR e também através das células DC CD40 e CD4+T CD40L juntamente com o Interações MHC-II-TCR (2a, 3 e 4) A ativação e proliferação das células T CD8+e a liberação de citocinas leva a respostas imunes eficazes, como a ativação de macrófagos (2b) Além disso, a ativação do CD 4+As células T após a ligação e os efeitos das citocinas das DCs estão associadas à ativação, proliferação e secreção de anticorpos das células B (5)
Progresso na entrega de vacinas de DNA e mRNA
A captação de DNA e RNA estranhos pelas células eucarióticas não é eficiente em comparação com vetores virais. Muitas abordagens de entrega física foram estabelecidas para aumentar a capacidade de captação celular (Mellott et al. 2013). Os métodos físicos de transfecção genética incluem sistemas de entrega que transferem material genético através de procedimentos mecânicos, incluindo EP e dispositivos projetores (Gulce-Iz e Saglam-Metiner 2019). Os dispositivos biojetores utilizam a pressão de CO2 para transportar a terapêutica através da administração IM (Intramuscular), ID (Intradérmica) e também SC (Subcutânea) sem a necessidade de agulha (Jorritsma et al. 2016), proporcionando vantagens consideráveis sobre a injeção convencional com agulha, incluindo mitigação de efeitos adversos, contaminação cruzada de agulhas e danos causados por picadas de agulha (Zhang et al. 2015). Relevantemente, duas vacinas de DNA foram avaliadas contra o vírus Zika no ensaio de fase I, demonstrando respostas celulares aumentadas após administração sem agulha em comparação com o uso de agulha (Gaudinski et al. 2018). Além disso, uma plataforma de entrega de vacina de mRNA contra a raiva utilizando um projetor revelou respostas aprimoradas de anticorpos (Alberer et al. 2017). O aumento da eficiência da vacina através da injeção a jato pode ser atribuído a uma distribuição mais ampla de vacinas, resultando assim em maior absorção usando APCs (Williams et al. 2000; Alberer et al. 2017). Atualmente, as injeções ID ou IM seguidas de EP são geralmente utilizadas para administração de vacinas de DNA em estudos clínicos (Sardesai e Weiner 2011). EP inclui a formação de poros nas células da pele para aumentar a absorção celular do material genético usando pulsos elétricos (Pushparajah et al. 2021). O método IM EP foi aplicado principalmente em 1998 (Aihara 1998), melhorando a penetrabilidade das células musculares para a entrega de vacinas de DNA (Rizzuto et al. 1999; Dupuis et al. 2000; Sokołowska e Błachnio-Zabielska 2019). Numerosos relatórios revelaram melhor expressão de antígeno e aumento de respostas imunes específicas de antígeno in vivo usando EP (Yan et al. 2008; Yan et al. 2009). Foi relatado que uma vacina de ADN do VIH, ADVAX, aumentou a imunogenicidade após a transferência através do PE (Vasan et al. 2011), em comparação com a administração IM (Vasan et al. 2010). No entanto, a abordagem EP sofre risco de morte celular devido à utilização de altas tensões (Gulce-Iz e Saglam-Metiner 2019). Novas abordagens de entrega, como a EP, ainda estão sob investigação para a entrega de vacinas de RNA.

benefícios da cistanche para fortalecer o sistema imunológico dos homens
A eficácia do EP para a administração de vacinas autoamplificadas tem sido semelhante à das vacinas de DNA plasmídico em termos de expressão gênica e respostas imunes em camundongos (Cu et al. 2013). No entanto, o PE não melhorou a eficácia da entrega das vacinas tradicionais de ARN não replicantes (Johansson et al. 2012), possivelmente reduzindo a sua eficácia na duplicação de vectores de ARN. Consequentemente, os EP e os bioinjetores são vantajosos para a injeção parenteral de vacinas de DNA/RNA contra COVID-19. Estas abordagens contribuem para uma maior produção e distribuição de vacinas candidatas de ADN e melhoram notavelmente os resultados (Pushparajah et al. 2021).
Benefícios e limitações das vacinas à base de ácido nucleico
Como métodos novos e promissores de imunização, as vacinas à base de ácido nucleico fornecem informações sobre o desenvolvimento de uma vacinação segura e protetora (Choi e Chang 2013), conforme demonstrado por milhões de pessoas durante a pandemia de COVID-19. As vacinas à base de ácidos nucleicos têm ciclos de desenvolvimento curtos, facilitando a distribuição rápida durante uma pandemia. A utilização de vacinas de DNA recombinante necessita de transferência eficiente do vetor de DNA para o núcleo, transcrição e depois tradução no antígeno desejado (Leitner et al. 1999). Devido à manipulação conveniente e à produção de baixo custo, o DNA plasmídico nu é um vetor fascinante para apresentação de antígenos (Williams 2013). Normalmente, um DNA plasmídico compreende elementos genéticos básicos, incluindo o gene que codifica o antígeno, um promotor, intensificadores e sequências de poliadenilação/terminação da transcrição (Vogel e Sarver 1995). A plataforma de DNA plasmidial é uma construção biofarmacêutica promissora replicada em altos níveis em células procarióticas baratas, embora exija purificação (Prazeres et al. 1999; Ferreira et al. 2000; Suschak et al. 2017). As vacinas de RNA são compostas de moléculas de mRNA contendo um antígeno RNA rodeado por 3 ', cauda poli-A e terminais 5' e não possuem a necessidade de transcrição. (Zhang et al. 2019). Várias vacinas de RNA passam por autoamplificação, conhecida como nova tecnologia em desenvolvimento. Consequentemente, a molécula de RNA pode ser replicada e traduzida no hospedeiro após o parto, apesar da possibilidade de instabilidade do RNA nu, aumentando assim a expressão de peptídeos imunogênicos (Pardi et al. 2018; Zhang et al. 2019; Wadhwa et al. 2020) . O mRNA é degradado por enzimas ribonucleases onipresentes (Wadhwa et al. 2020; Xu et al. 2020). A adição de uma cauda 3 'poli-A e uma tampa 5'-7-metilguanosina é crítica para aumentar a estabilidade e tradução do mRNA no citosol (Gallie 1991; Schlake et al. 2012). As estratégias para aumentar a absorção e expressão da vacina foram avaliadas principalmente para vacinas de DNA do que para vacinas de RNA, uma vez que o DNA requer a passagem de duas membranas celulares para alcançar o núcleo. Em contraste, o RNA penetra no citoplasma através de uma única membrana (Rauch et al. 2018). A estrutura do DNA tem estabilidade comparativamente maior. Ao longo de 7 anos, descobriu-se que o DNA plasmidial permaneceu intacto sem diferença com o DNA recém-fornecido mantido a -20 graus (Walther et al. 2013; Pushparajah et al. 2021). Baixo pH e temperatura são críticos para manter a integridade do DNA por um longo tempo. Por outro lado, o RNA é extremamente sensível à temperatura e deve ser mantido a -70 graus no meio livre de enzimas para aumentar a sua meia-vida (Jones et al. 2007).
Desafios no desenvolvimento de vacinas à base de ácidos nucleicos
É bem sabido que as vacinas contra a COVID-19 devem ser suficientemente eficientes e protetoras (Graham 2020) e provocar imunidade de longa duração. No entanto, a vacinação anual pode ser possível com base nas experiências anuais de vacinação contra a gripe (Randolph e Barreiro 2020; van Riel e de Wit 2020). O desenvolvimento da vacina-19 contra a COVID apresenta desafios mesmo em novas plataformas. Apesar da alta imunogenicidade e proteção da vacina da proteína spike do coronavírus, a ocorrência de mutações gera preocupações e o ressurgimento do vírus. Portanto, o prognóstico do momento e local do surgimento da doença, juntamente com a adoção precisa da sequência da proteína alvo, é o estágio de vanguarda do processo de desenvolvimento que necessita de implementação adequada de ensaios clínicos (Lurie et al. 2020). O principal desafio das vacinas de ADN é provocar respostas imunitárias relativamente mais baixas em humanos e animais de grande porte do que em sistemas de pequenos animais (Grunwald e Ulbert 2015; Suschak et al. 2017). É evidente que ainda há outros desafios a serem enfrentados em relação às vacinas-19 contra a COVID, como durabilidade da proteção, eficácia em subgrupos específicos, prevenção da transmissão viral e aceitação pública (Pushparajah et al. 2021). A expressão retardada do antígeno em vacinas de mRNA autoamplificadas pode limitar a eficácia destas vacinas. No entanto, esta plataforma proporciona rendimentos mais elevados e, portanto, proporciona protecção equivalente em doses significativamente mais baixas (Vogel et al. 2018; Strizova et al. 2021).
Avanços recentes nas vacinas de DNA e mRNA contra a COVID-19
No desenvolvimento de vacinas contra a COVID{{0}}, numerosos estudos concentraram-se em plataformas de vacinas de mRNA (Verbeke et al. 2021) levando à aprovação de diversas vacinas (Vitiello e Ferrara 2{{ 94}}21), como os das empresas Moderna e Pfizer/BioNtech. A vacina Moderna inclui toda a codificação do mRNA da glicoproteína spike -19 da COVID, enquanto a Pfizer/BioNtech contém a sequência de mRNA RBD (Brüssow 2020). Os níveis de eficácia das vacinas Pfizer/BioNTech e Moderna incluem 95% e 94,5%, respectivamente (Rauch et al. 2021; Widge et al. 2021). A temperatura de armazenamento da vacina Moderna está entre -25 graus e -15 graus, enquanto a da vacina Pfzer está entre -80 graus e -60 graus (Meo et al. 2021; Rauch et al. 2021). Em comparação com a vacina Moderna, a vacina Pfizer/BioNTech tem custos e efeitos colaterais mais baixos (Rauch et al. 2021). Outra vacina de mRNA contra COVID-19 foi desenvolvida por pesquisadores chineses e usou mRNA com codificação RBD termoestável (pelo menos uma semana a 25 graus) (Brüssow 2020). Em outra pesquisa, o CureVac foi usado como a plataforma completa de mRNA da proteína S projetada para o desenvolvimento de vacinas COVID-19 com substitutos em dois resíduos de prolina para melhorar a estabilidade da proteína (Rauch et al. 2021). Ruklanthi de Alwis et al. (2021) desenvolveram uma vacina de mRNA autotranscritiva e replicante para COVID-19 usando proteína S completa e um replicon (de Alwis et al. 2021) com potencial de aplicação como uma vacina de dose única eficaz e segura para combater a COVID- 19 (de Alwis et al. 2021). Da mesma forma, um RNA autoamplificador que codifica a proteína COVID -19 S encapsulada em uma nanopartícula lipídica (LNP) foi empregado e delineou altos títulos de anticorpos e respostas imunes celulares (McKay et al. 2020). Algumas vacinas candidatas de DNA, como as vacinas baseadas nas proteínas S, N e M, foram desenvolvidas para SARS-CoV. Entre estes, a vacina de DNA baseada na proteína S induziu eficazmente um efeito protetor contra a infecção por COVID-19, possivelmente devido ao papel vital da proteína S na ligação ao receptor (Zhao et al. 2020). INO-4800 é uma vacina candidata de DNA COVID-19 que codifica a proteína S COVID-19 (Sarwar et al. 2020; Smith et al. 2020). Os resultados pré-clínicos em camundongos e porquinhos-da-índia demonstraram respostas imunes humorais e celulares. Nos estudos clínicos de fase I, duas doses de INO-4800 foram injetadas pela via ID, complementadas com EP via CELLECTRA®2000 Inovio Pharmaceutical (Diehl et al. 2013; Amante et al. 2015). Uma resposta imune completa foi explicada com base nas respostas celulares e de anticorpos em 34 dos 36 participantes do ensaio clínico de fase I. Dez efeitos adversos (EAs) relatados foram observados sem quaisquer eventos adversos graves (EAGs) (fase). Um ensaio clínico de fase I/II foi lançado para avaliar a imunogenicidade, segurança e tolerabilidade do INO- 4800 (Tebas et al. 2019). O INO-4800 tem condições de armazenamento semelhantes (Smith et al. 2020), esperando uma distribuição mais simples da vacina. Além disso, alguns outros grupos de vacinas de DNA-19 contra a COVID iniciaram testes. Em junho de 2020, um ensaio clínico de fase I e IIa para o GX-19 lançou o recrutamento. Uma vacina de DNA, AG0301-COVID-19, produzida pelas tentativas cooperativas da Universidade de Osaka (Japão), Takaro Bio e AnGes, lançou o recrutamento para os ensaios clínicos de fase I e II em julho de 2020 para avaliar sua imunogenicidade e segurança (Speiser e Bachmann 2020). Foram realizados ensaios clínicos de fase I e II para avaliar a imunogenicidade e segurança de três doses de ZyCoV-D (Kumar et al. 2021). Esta vacina oral codificou a proteína spike no DNA plasmídico, amplificada dinamicamente na Bifidobacterium longum viva, uma bactéria probiótica intestinal bem reconhecida. Outro ensaio clínico de fase I foi lançado para avaliar a CORVax12, uma vacina de DNA que codifica a proteína spike. A eficiência do CORVax12 eletroporado sozinho ou em combinação com outro plasmídeo que codifica a interleucina 12 (IL-12) foi investigada. Uma variedade de vacinas de mRNA contra a COVID-19 estão em desenvolvimento e revelaram resultados promissores (Leitner et al. 1999; Croyle et al. 2001). Uma abordagem diversificada para o desenvolvimento de RQ3013-VLP (que codifica proteínas S, E e M) foi eficiente in vivo usando um coquetel de mRNA. Esta vacina de mRNA foi integrada com nucleosídeos alterados e depois embalada em LNP e revelou a capacidade de provocar fortes respostas imunes celulares e humorais em camundongos (Le et al. 2020; Lu et al. 2020a). Uma vacina de DNA com domínio de ácido arginil-glicil-aspártico (RGD) projetada em duas doses de 60 µg usando eletroporação melhorou os efeitos em camundongos BALB/cJ (Guo et al. 2021). A injeção IM +jet de uma vacina de DNA em dose única (0,2 mg) poderia imunizar os hamsters sírios (Brocato et al. 2021). Outra vacina de DNA utilizando a proteína S aplicada em três doses protegeu os macacos Rhesus (Yadav et al. 2021). A fusão de RBD com o terminal amino preS1 do vírus da hepatite B e injeção IM para três doses (semanas 0, 2 e 4) em camundongos C57BL/6 provocou respostas imunes humorais e celulares (Jeong et al. 2021). Além disso, a injeção IM de DNA plasmídico da proteína S e da subunidade S1 (proteína recombinante) em três doses nas semanas 0, 2 e 8 em macacos Rhesus estimulou os anticorpos neutralizantes (Prompetchara et al. 2021). A injeção IM+EP de proteína S em três doses (semanas 0, 2 e 4) em camundongos ICR estimulou respostas humorais e celulares (Li et al. 2021). Outras vacinas de DNA em ensaios clínicos incluíram a proteína S nas fases I/II em junho de 2022 (NCT04445389, via IM em adultos de 18 a 50 anos), julho de 2021 (NCT04463472, via IM em adultos de 20 a 60 anos), Setembro de 2021 (NCT04527081, via IM em adultos de 20 a 65 anos) e fase I (NCT04336410, via ID em 18 anos ou mais), fevereiro de 2022 (NCT04334980, oral em adultos com 18 anos ou mais) e junho de 2021 ( NCT04591184, via IM em adultos de 18 a 84 anos). Além disso, as vacinas de mRNA em ensaios clínicos incluíram aquelas na fase II em novembro de 2021 (NCT04515147, IM, 18–60 anos), fase II-III em dezembro de 2022 (NCT04368728, IM em adultos 18–85 anos) e fase I em junho de 2021 (NCT04566276, primário em adultos de 18 a 75 anos). COVID-eVax foi uma vacina baseada em RBD que provocou respostas imunológicas suficientes em camundongos, furões e ratos após 38 dias (Conforti et al. 2022). Duas vacinas de DNA (X-19 e GX-19N) que codificam proteínas de espícula e nucleocapsídeo foram avaliadas em ensaios de fase I entre adultos de 19 a 49 anos e os anticorpos de ligação foram detectáveis na segunda dose da vacinação. A segurança e tolerabilidade dessas vacinas foram confirmadas, onde a GX-19N induziu níveis mais elevados de células T e respostas de anticorpos (Ahn et al. 2022). Uma vacina de DNA de fusão de pico Xcl1-SARS-CoV-2 provocou uma taxa mais alta de respostas mediadas por anticorpos e células T em comparação com um gene de pico contendo plasmídeo isoladamente in vitro e in vivo (Qi et al. 2022). Uma recente vacina baculoviral COVID-19 Delta DNA poderia proteger 100% dos camundongos contra COVID-19 (Jang et al. 2023). Um DNA linear (linDNA) que codifica o SARS-CoV-2 RBD (Lin-COVIDeVax) foi capaz de provocar respostas de anticorpos e células T e fornecer segurança e sem efeitos adversos (Conforti et al. 2023). A Tabela 1 representa ensaios clínicos e vacinas aprovadas à base de ácido nucleico contra COVID-19. De acordo com dados atualizados, 229.820.324 indivíduos receberam vacinas contra COVID-19 em todo o mundo, entre os quais, aqueles de países africanos tiveram taxas de vacinação mais baixas (https://www.usnews.com/news/coronavirus-and -vaccine-news, https://www.bloomberg.com/graph ics/covid-vaccine-tracker-global-distribution/). Assim, a taxa de vacinação está associada às condições económicas de diversas regiões/áreas.
Potenciais preocupações de segurança para as vacinas contra a COVID-19
O monitoramento da segurança de cada vacina preventiva ou profilática desenvolvida é um dos aspectos essenciais. O uso de produtos químicos tóxicos ou cultura de células não é necessário nos processos de produção de vacinas de mRNA, sendo assim conhecida como plataforma segura. O curto tempo de fabricação também reduz o risco de contaminação por microrganismos (Wang et al. 2020). Os efeitos mais comumente relatados incluem dor de cabeça, fadiga e outros eventos sistêmicos graves, como febre, calafrios, mialgia, vômito, dor abdominal e relatos raros de diarreia. No entanto, nenhuma morte foi observada em receptores de vacina de mRNA (Chapin-Bardales et al. 2021; Skowronski e De Serres 2021). Alguns efeitos colaterais sistêmicos, como anafilaxia, são geralmente relatados em indivíduos com histórico de alergia e são estimados em 2,5–11,1 casos por milhão de doses (Shimabukuro et al. 2021). Uma forte resposta imunitária em pessoas mais jovens do que outras pode levar a eventos sistémicos elevados e são notificados mais efeitos secundários após a injeção de uma segunda dose da vacina em comparação com a primeira dose (Masculino 2021; Skowronski e De Serres 2021). Além disso, dor no local da injeção, vermelhidão e inchaço são relatados como os efeitos colaterais mais locais (Anand e Stahel 2021). Com base em evidências suficientes de vacinas de mRNA aprovadas, incluindo Pfizer/BioNTech e Moderna, nenhum risco de aborto espontâneo durante a gravidez (taxa=0%) foi demonstrado (Masculino 2021). É evidente que as vacinas de ADN são suficientemente seguras, mas nem sempre imunogénicas; portanto, uma resposta imunológica suficiente necessita de doses adicionais. A resposta imunitária humoral não tem sido consistente em ensaios humanos, enquanto a imunidade celular parece mais comum. Consequentemente, a segurança das vacinas de ADN entre as populações mais velhas e mais jovens é mais auspiciosa (Ledgerwood et al. 2011; Houser et al. 2018; Carter et al. 2019). As preocupações de segurança sugerem a possível integração do DNA transfectado na linha germinativa e nas células somáticas do hospedeiro. Nestes casos, a desregulação da expressão genética possivelmente ocorre juntamente com múltiplas mutações consideráveis. No entanto, apenas plasmídeos de integração cromossômica extracromossômicos e deficientes são normalmente usados no desenvolvimento de vacinas de DNA. Além disso, a maioria dos plasmídeos permanece no local de administração (Schalk et al. 2006). Uma recente revisão sistemática e meta-análise demonstraram que as vacinas de mRNA estão associadas a eventos adversos mais elevados em comparação com outras plataformas (Kouhpayeh e Ansari 2022). Recentemente, um caso raro de miosite associada à vacina de mRNA BNT162b2 foi observado em uma mulher de 34- anos (Magen et al. 2022). A metilação do DNA e as alterações epigenéticas correspondentes também perturbam a eficácia das vacinas de DNA e mRNA (Pang et al. 2022). Notavelmente, várias vacinas de ácido nucleico aprovadas (ZyCoV-D, vacina de plasmídeo de DNA utilizada por via intradérmica, Índia), BNT162b2 (mRNA, 2 doses, Alemanha), mRNA- 1273 (Moderna, EUA, 2 doses), ARCoV (WALVAX, China) e ensaios clínicos, incluindo 302-COVID19 (vacina de plasmídeo de DNA, fase II/III intramuscular, Japão), INO-4800 (plasmídeo de DNA, fase II/III, intradérmico, China), GX{{36 }}N (vacina de DNA, Genexine, fase II/III), Covigenix VAX-001 (vacina de DNA, Entos Pharmaceuticals, fase I/II, intramuscular), COVID-eVax (vacina de DNA, fase I/II, intramuscular , Roma) e bacTRL-Spike (vacina de DNA, fase I, oral, Symvivo) foram desenvolvidas (Sheridan 2021; Liu e Ye 2022a). Essas vacinas estimularam a imunidade humoral e celular, exceto GX-19N e AG0302- COVID-19. Alguns efeitos adversos das vacinas à base de ácido nucleico COVID-19 incluem dor, linfadenopatia, eritema, vermelhidão, inchaço, náusea, fadiga, artralgia, mialgia, febre, parada cardiorrespiratória, acidente vascular cerebral, reação de hipersensibilidade, doença hepática alcoólica, paralisia de Bell , arritmia ventricular paroxística e morte (Norquist et al. 2012; McNeil e DeStefano 2018; Baden et al. 2021; Momin et al. 2021; Liu e Ye 2022b, 2022a).
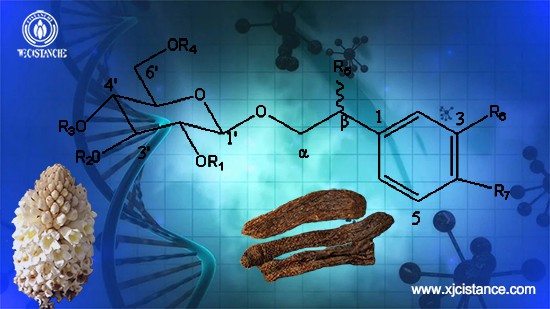
O glicosídeo feniletanol é o principal componente ativo da Cistanche deserticola
Conclusão
A rápida pandemia-19 de COVID criou uma necessidade não atendida de desenvolvimento de vacinas eficientes para prevenir a doença. Embora a imunogenicidade das vacinas de DNA em animais seja aceitável, a validação clínica é garantida em humanos. As vacinas de RNA podem fornecer características imunológicas apropriadas e vantagens consideráveis sobre as vacinas de DNA. Os problemas com a natureza instável do RNA foram resolvidos utilizando abordagens e formulações de armazenamento apropriadas para cessar a sua degradação. A segurança das vacinas também é importante e não pode ser comprometida para uma maior eficiência. Existem vacinas aprovadas à base de ácido nucleico para controlar a propagação da COVID-19. O acompanhamento dos participantes deve ser continuado. É necessário aprender sobre os efeitos colaterais da vacina contra COVID-19 baseada em ácido nucleico. Além disso, a reavaliação das vacinas e o desenvolvimento de vacinas polivalentes, ou estratégias pan-coronavírus, são promissores, tendo em conta o ressurgimento de novas variantes preocupantes.
Tabela 1 Ensaios clínicos e vacinas-19 contra COVID aprovadas e suas características


Referências
Abdelmageed MI et al (2020) Projeto de uma vacina peptídica baseada em multiepítopos contra a proteína E de COVID humano-19: uma abordagem de imunoinformática. Int J Biomed Clin Anal. https://doi.org/10.1155/2020/2683286
Abera G, Berhanu G, Tekewe A (2012) Ribozimas: enzimas de ácidos nucléicos com potenciais aplicações farmacêuticas: uma revisão. Farmacóforo 3:164–178
Ahn JY et al (2022) Segurança e imunogenicidade de duas vacinas COVID de DNA recombinante-19 contendo as regiões codificantes da espícula ou das proteínas da espícula e do nucleocapsídeo: uma análise provisória de dois ensaios de fase 1 abertos, não randomizados em adultos saudáveis. Lanceta Micróbio 3:e173–e183. https://doi.org/10.1016/ S2666-5247(21)00358-X
Aihara H (1998) Miyazaki J. transferência de genes para o músculo por eletroporação in vivo. Nat Biotechnol 16:867–870. https://doi.org/10. 1.038/nbt0998-867
Alberer M et al (2017) Segurança e imunogenicidade de uma vacina contra a raiva de mRNA em adultos saudáveis: um ensaio clínico aberto, não randomizado, prospectivo, primeiro em humanos de fase 1. The Lancet 390:1511–1520.https://doi.org/10.1016/s0140-6736(17)31665-3
Amante DH et al (2015) Padrões de transfecção de pele e cinética de expressão de entrega de plasmídeo aprimorada por eletroporação usando o CELLECTRA-3P, um dispositivo portátil de eletroporação dérmica de última geração. Métodos de terapia genética humana 26:134–146. https://doi.org/10.1089/hgtb.2015.020
Anand P, Stahel VP (2021) Revise a segurança das vacinas de mRNA da Covid-19: uma revisão. Paciente Saf Surg 15:20. https://doi.org/10.1186/s13037-021-00291-9
Baden LR et al (2021) Eficácia e segurança da vacina de mRNA-1273 SARS CoV-2. N Engl J Med 384:403–416. https://doi.org/10. 1056/NEJMoa2035389
Becker PD, Noerder M, Guzmán CA (2008) Imunização genética: bactérias como veículos de entrega de vacinas de DNA. Vacina Hum 4:189–202.https://doi.org/10.4161/hv.4.3.6314
Borah P et al (2021) Perspectivas sobre vacinas candidatas de RNA para COVID-19. Frente Mol Biosci. https://doi.org/10.3389/fmolb. 2021.635245
Brocato RL et al (2021) Eficácia protetora de uma vacina de DNA SARS-CoV-2 em hamsters sírios de tipo selvagem e imunossuprimidos. Vacinas Npj 6:1–7.https://doi.org/10.1038/s41541-020-00279-z
Brüssow H (2020) Esforços em direção a uma vacina-19 COVID. Environ Microbiol 22:4071–4084. https://doi.org/10.1111/1462-2920. 15225
Buchholz UJ et al (2004) Contribuições das proteínas estruturais do coronavírus da síndrome respiratória aguda grave para a imunidade protetora. Proc Natl Acad Sci 101:9804–9809. https://doi.org/10.1073/pnas.0403492101
Campbell JD (2017) Desenvolvimento do adjuvante CpG 1018: um estudo de caso. Adjuv de vacina. https://doi.org/10.1007/ 978-1-4939-6445-1-2
Carter C et al (2019) Segurança e imunogenicidade da vacina experimental de DNA de hemaglutinina contra gripe sazonal seguida por vacina trivalente inativada administrada por via intradérmica ou intramuscular em adultos saudáveis: Um ensaio clínico randomizado aberto de fase 1. PLoS Um 14:e0222178. https://doi.org/10.1371/journal.pone.0222178
Chapin-Bardales J, Gee J, Myers T (2021) Reatogenicidade após recebimento de vacinas contra COVID-19 baseadas em mRNA. JAMA. https://doi. org/10.1001/jama.2021.5374
Chen Y, Cheng L, Lian R, Song Z, Tian J (2021) A pesquisa de vacinas COVID-19 concentra-se em segurança, eficácia, imunoinformática e produção e entrega de vacinas: uma análise bibliométrica baseada no VOSviewer. Tendências Biosci. https://doi.org/10.5582/bst.2021. 01061
Choi Y, Chang J (2013) Vetores virais para aplicações de vacinas. Vacina Clin Exp Res 2:97.https://doi.org/10.7774/cevr.2013.2.2.97
Chowdhury MA, Hossain N, Kashem MA, Shahid MA, Alam A (2020) Resposta imunológica em COVID-19: Uma revisão. J infectar a saúde pública. https://doi.org/10.1016/j.jiph.2020.07.001
Coban C, Kobiyama K, Jounai N, Tozuka M, Ishii KJ (2013) Vacinas de DNA: uma simples questão de detecção de DNA? Hum Vaccin Immunother 9:2216–2221.https://doi.org/10.4161/hv.25893
Conforti A et al (2022) COVID-eVax, uma vacina candidata de DNA eletroporado que codifica o SARS-CoV-2 RBD, provoca respostas protetoras em modelos animais. Mol Ther 30:311–326. https://doi. org/10.1016/j.ymthe.2021.09.011
Conforti A, Sanchez E, Salvatori E, Lione L, Compagnone M, Pinto E et al (2023) Uma vacina candidata de DNA linear que codifica o domínio de ligação ao receptor SARS CoV-2 provoca uma resposta imune potente e anticorpos neutralizantes em gatos domésticos. Clínica Mol Ther-Metho Dev 28:238–248. https://doi.org/10.1016/j.omtm.2022. 12.015
Croyle M, Cheng X, Wilson J (2001) Desenvolvimento de formulações que melhoram a estabilidade física de vetores virais para terapia genética. Gene Ther 8:1281–1290.https://doi.org/10.1038/sj.gt.3301527
Cu Y et al (2013) Entrega e potência aprimoradas de vacinas de mRNA autoamplificadas por eletroporação in situ. Vacinas 1:367–383. https://doi.org/10.3390/vaccines1030367
